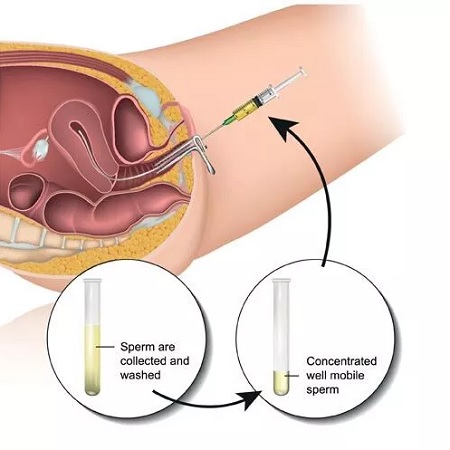
آی یو آی IUI ( به انگلیسی : Intrauterine Insemination ) یکی از ساده ترین روشهای درمان ناباروری ، بواسطه تلقیح اسپرم به داخل رحم است که کاربرد بسیار وسیع و گسترده ای دارد و میتواند باعث افزایش شانس باروری در زوجین شود.
روش آی یو آی IUI در مقایسه با روش لقاح خارج از رحم یا IVF کمتر تهاجمی است و هزینه کمتری دارد.
در مواردی علت ناباروری کم بودن اسپرم یا کم بودن تحرک اسپرم باشد ، بهترین روش استفاده از آی یو آی IUI است.
سایر دلایل نازایی از جمله مشکلات رحمی ، آندومتریوز و مشکلات گردن رحم نیز با روش آی یو آی قابل درمان است.
در این روش درمان ناباروری ، اسپرم مرد در آزمایشگاه جمع آوری شده و سپس با ابزارهای مخصوص درون رحم زن قرار می دهند تا شانس تماس بین اسپرم و تخمک افزایش پیدا کند.
استفاده همزمان از داروهای باروری و آی یو آی میزان موفقیت بارداری با به 20 درصد می رساند.
برای انجام آی یو آی هیچ محدودیت سنی وجود ندارد ولی وضعیت تخمک ، اسپرم و لوله فالوپ برای نتیجه موفق آمیز اهمیت دارند که به طور قابل توجهی تحت تاثیر سن قرار میگیرد بنابراین اگر تلاشهای مکرر شما برای باردرای ناموفق بود ، درمان آی یو آی را نباید به تعویق بیندازید. از آنجا که میزان موفقیت به علت باروری و کیفیت اسپرم و سن مادر وابسته است ، اغلب توصیه می شود حداقل سه دوره پشت سر هم آی یو آی انجام شود.
بر اساس آماری که در دسترس هستند میزان موفقیت هر زوج با بیش از یک چرخه آی یو آی همزمان با استفاده از داروهای باروری و با توجه به مشکل زمینه ای ناباروری به شکل زیر است.
ناباروری فاکتور دهانه رحم : 55.6 درصد
ناباروری به دلیل مشکلات تخمک گذاری : 47.4 درصد
ناباروری به دلیل عامل مردانه : 41.7 درصد
ناباروری به دلیل تعداد کم اسپرم : 37.6 درصد
ناباروری بدون دلیل : 35.1 درصد
مشکل اندومتریوز : 10.7 درصد
البته قابل ذکر است که در میان افرادی که علت ناباروری شان مشخص نبود فقط 4 درصد از زنان در هر دوره بدون استفاده از داروهای باروری ، بارور شدند.
- آزواسپرمی و نیاز به استفاده از اسپرم اهدایی
- کم بودن تحرک یا کم بودن تعداد اسپرم
- کم بودن حجم مایع منی
- تعداد بالای اسپرم با حالت غیر طبیعی
- کم بودن مخاط دهانه رحم
- وجود ترشحات کشنده اسپرم در دهانه رحم
- وجود آنتی اسپرم یا آنتی بادی در مایع منی
- غلیظ بودن موکوس سرویکس که اجازه عبور اسپرم را نمی دهد
- داشتن اندومتریوز خفیف
- وجود ناتوانی جنسی در مرد و عدم امکان حفظ نعوظ
- فلج اندام تحتانی مرد
- انزال پس رونده
- مشکلات تخمک گذاری
- انقباض غیر ارادی عضلات واژن که تماس جنسی را غیر ممکن می کند .
- ناباروری با علل ناشناخته
وجود بافت اسکار در دهانه رحم ناشی از عمل های قبلی که مانع از ورود اسپرم می شود.
زنانی که بیماری شدید لوله فالوپ دارند
زنانی که سابقه عفونت لگن دارند
زنان مبتلا به اندومتریوز متوسط تا شدید
در ابتدا ظرفی استریل یا کاندوم مخصوص برای جمع آوری اسپرم در اختیار مرد قرار میگیرد تا پس از انزال مایع منی را داخل آن بریزد. این نمونه باید ظرف 30 – 60 دقیقه تحویل آزمایشگاه شود.
مایع منی شوهر در مطب دکتر تهیه می شود یا مایع منی اهدا کننده اسپرم که منجمد شده ، ذوب و آماده می شود.
نمونه مایع منی شسته می شود و اسپرم های بسیار فعالی و طبیعی از سایر اسپرم ها و سایر مواد منی جدا می شود که از بروز واکنش های احتمالی در بدن زن پیشگیری شود. این مرحله حدود نیم – دو ساعت طول می کشد.
نمونه اسپرم سالم در اندازه کوچک و غلیظ احتمال باروری در زن را افزایش میدهد.
برای درمان آی یو آی نظارت بر زمان تخمک گذاری اهمیت بسیار زیادی دارد با استفاده از کیت تخمک گذاری زمان احتمالی و در نهایت با سونوگرافی زمان دقیق تخمک گذاری مشخص می شود تا زمانی که تخمک رها می شود ، اسپرم به داخل رحم تزریق شود.
زمان بهینه برای اغلب درمان های آی یو آی 1 – 2 روز بعد از تشخیص تخمک گذاری است.
اگر علت ناباروری ، تعداد کم اسپرم باشد ، باید بین آخرین انزال و جمع آوری اسپرم 48 – 72 ساعت فاصله بیندازید ولی گر مشکل از اسپرم نباشد ، داشتن رابطه جنسی تا 24 ساعت قبل هم مشکلی ایجاد نمی کند.
قبل از تلقیح داخل رحمی ، معمولا از داروهای محرک تخمک گذاری استفاده می شود تا پزشک بتواند نظارت دقیقی برای تعیین زمان بالغ شدن و رها شدن تخمک داشته باشد.
در حوالی زمان تخمک گذارید ، معمولا 24 – 36 ساعت بعد از افزایش هرومون LH که نشان میدهد قرار است تخمک گذاری به زودی اتفاق بیوفتد مایع منی توسط آزمایشگاه شسته می شود تا اسپرم از مایع منی جدا شود.
با استفاده از یک کاتتر ، اسپرم را به طور مستقیم به داخل رحم می فرستند.
در این روش تعداد سلولهای اسپرم که به داخل رحم می رسند به حداکثر مقدار ممکن می رسند در نتیجه امکان لقاح افزایش پیدا میکند.
بهترین شانس بارداری در صورت وجود 2 – 3 فولیکول است. فولیکول بیشتر میتواند شانس باردرای چند قلو را افزایش بدهد.
این روش فقط چند دقیقه طول می کشد و یک روش ساده و بدون درد است که بدون بیهوشی با حداقل ناراحتی همراه است.
در صورت عدم موفقیت بعد از انجام سه بار آی یو آی باید از روش درمانی ناباروری دیگری استفاده کنید.
به هر بار انجام عمل آی یو آی یک سیکل یا دوره گفته می شود.
در روز 2 – 3 قاعدگی سونوگرافی برای بررسی وضعیت رحمو تخمدان ها انجام می شود و در صورت نرمال بودن شرایط ، داروی تحریک تخمدان تجویز می شود.
در روز 9 – 12 سیکل قاعدگی برای ارزیابی پاسخ تخمدان ، مجددا سونوگرافی کنترل انجام می شود.
بعد از اطمینان از وجود فولیکول بالغ و آندومتر مناسب ، اچ سی جی برای آزاد سای تخمک تجویز می گردد.
آی یو آی معمولا حدود 36 – 40 ساعت بعد از تزریق درو انجام می شود.
داشتن رابطه جنسی بعد از آی یو آی مجاز است. در واقع بسیاری از پزشکان داشتن نزدیکی بعد از آی یو آی را توصیه میکنند تا شانس بارداری بالاتر برود.
- استفاده از شیاف سکلوژسترون 400 میل تا دو هفته بعد از آی یو آی، روزی 1 عدد
- انجام آزمایش خون برای بررسی باردراری 12 روز بعد از آی یو آی
- داشتن رابطه جنسی شب بعد از آی یو آی
- وجود لکه بینی کم طبیعی است و جای نگرانی ندارد.
- مصرف هر نوع دارو باید با مشورت پزشک انجام شود.
- شب قبل از آی یو آی باید حمام بروید و از هر گونه آرایش به خصوص لاک زدن اجتناب کنید.
- شب قبل از عمل سوپ میل نمایید و بعد از ساعت 12 شب چیزی نخورید و آب ننوشید.
- درد مختصر در لگن یا شکم طبیعی است.
- مطابق دستور پزشک به مصرف اسید فولیک ادامه دهید.
- در صورت احساس تحریک بیش از حد در تخمدان ها ، مایعات زیاد مصرف کنید.
- از فعالیت شدید تا چند روز اجتناب کنید.
- شوهر بیمار یا فردی که قصد اهدای اسپرم دارد 2- 7 روز قبل انزال نداشته باشد.
- شب قبل از دادن نمونه حمام رفته و لباس زیر تمیز بپوشد.
- برای دادن نمونه از مواد نرم کننده ، صابون ، ژل یا آب دهان استفاده نکند.
- تمام مایع منی باید در ظرف نمونه بریزد.
- در صورتی که دمای بدن بالای 38 درجه برود.
- درد شدید شکم
- تورم شکم
- حالت تهوع شدید
- استفراغ
- خونریزی شدید
- مشکل دفع ادرار یا ادرار دردناک
- ضعف یا سرگیجه
گردآوری : بخش زناشویی بیتوته